タニダ歯科医院について
西宮市の「タニダ歯科医院」がお送りするブログです。
味覚のしくみ
2024/11/14
こんにちは、歯科医師の井畑です。 朝晩の寒暖差もあり、
体調を 整えるのが難しくなってきました。 最近の楽しみは、焼き芋を食べる事です。
砂糖が入ってないのに甘くて美味しいですよね。
今回はどうやって味を感じているのか、味覚の仕組みについてお話しします。
・味覚ってどんなものがあるの?
ヒトの味覚には、 甘味、酸味、塩味、苦味、うま味の 「五大基本味」があります。
その中でうま味に関しては、 日本人が発見したと言われています。
昆布の煮汁からグルタミン酸を発見して 「うま味」と名付け、
特許登録されました。 世界的にも「UMAMI」として知られています。
・味覚どこで感じるの?
味覚という大役は、舌の表面の味蕾が その役の大部分を担っています。
味蕾の数は、乳児期には約1万個。 頬の内側や唇にも味蕾が存在しています。
それに対して、成人になると 7,500個ほどに減少してしまうと言われています。
赤ちゃんは大人よりも微妙な味の違いが 感じやすい、ということになります。
また、味覚が発達するのは3~4歳くらいでピークを迎え、
10歳頃までの味の記憶が、その後の味覚の基礎となります。
ピークを迎える前に色々な味の食べ物を経験し、
味覚の引き出しを増やせるようにしましょう。
また、味蕾という組織は、舌の中にある舌乳頭と 呼ばれる所に存在します。
口を大きく開けて舌を見てみます。 舌の表面、舌背があります。
舌には溝があり、細かい点があります。 この点は茸状乳頭、糸状乳頭です。
更に大口を開けて舌の奥をみますと、 ドーム型の膨らみがみられます。
有郭乳頭で7から12個ぐらい並んでいます。
舌側縁の奥には一見ポリープのような 凸凹があります。これが葉状乳頭です。
舌の中には、以上4つの乳頭が存在します。
ただ、その中で1つ、糸状乳頭には 味蕾が存在しません。
また、味蕾は、全ての場所でどのような味でも感じられるとされています。
しかし、舌の部位によって味覚受容体の種類が変わるため、舌の先、根本、
中央部分、左右などの部位によって感じやすい味が異なります。
舌のどのあたりでどんな味を感じやすいかをご紹介します。
ぜひ食事の際に試してみて下さい。
・甘味…舌の先の方
・酸味…舌の奥の側面
・塩味…舌の手前の側面
・苦味…舌の奥の方
・旨味…舌の中央

・味覚が感じにくくなることって あるの?
舌の前2/3:顔面神経(鼓索神経) 舌の後1/3:舌咽神経 軟口蓋:大錐体神経 という
神経で支配されています。 つまり、これらの神経自身、
あるいは これらの神経の中枢になんらかの異常が 生じると味覚異常が生じ、
味覚低下が 認められることとなります。
また、ほとんどの味覚異常は末梢性と言われてますが、
味覚異常の原因には様々な原因があります。
・乳頭の萎縮、消失 ・加齢など唾液分泌の低下
・カンジダ症 ・がん治療(放射線、抗がん剤)より、唾液腺機能 が障害され分泌低下、
などがあり、様々な要因で起こります。
それぞれの原因に合わせて治療をする必要が ありますので、
気になることは一度相談して みてください。
必要に応じて、専門医に紹介が必要な場合もあります。
歯を守るための力のコントロール ⑱
2024/11/07
こんにちは、歯科医師の武田です。
「歯を守るための力のコントロール」について数回にわけて
お話しさせていただいております。
どうぞよろしくお願いします。
◆ 咬合力による顎顔面骨の力学的適応変化について
ヒトの顎顔面形態は古代から現代にかけ徐々に変化してきたといわれる。
最大の特徴は顎骨の縮小傾向にあり,その結果,現代人における
歯の数と顎骨の不調和が増加し,不正咬合や顎関節症の増加を
きたしていると一般的に認識されている。
顎骨が縮小するには多くの要因が考えられるが,
その一つが食文化の発達による軟食化で,
摂食に必要な咀嚼力が減少したことによると考えられている。
現代でも幼児期からの咀嚼運動は,顎顔面骨格の健全な成長,
歯列の育成に大きく影響するとされ,矯正治療など全顎的な
歯列構成の改善の結果,顎関節形態を含む顎顔面骨領域の不正が
改善され理想的な顔貌形態の獲得につながると信じられている。
補綴学的には,8020運動にみるまでもなく歯の保全が
健全な咀嚼器として重要であり,歯列の確保が健康長寿に
寄与できると考えられている。一方で,大臼歯を喪失した
場合でも最低限の口腔機能が維持されれば,
過度な補綴介入を制限する短縮歯列に代表される理論も存在する。
運動器としてのヒトの頭部の特徴は,骨格が概形を決める
重要な要因であり,構成要素の大部分が頭蓋骨,その他に
下顎骨と舌骨がある。頭蓋骨は前下半部を除く大部分は
脳頭蓋と呼ばれ脳組織の保護器としての役割が強い.
頭蓋骨の前下半部は顔面頭蓋と呼ばれ脳頭蓋との連結部にみられる
視覚器,正中部にある呼吸器,嗅覚器としての鼻腔,
その他多くの複雑な神経,血管網に加え咀嚼器としての
歯列,咀嚼筋群とその付着部位が存在する。
解剖学的には,頭蓋の枠組み構造は咀嚼圧や咬合圧の伝達と
対抗および咀嚼筋の牽引に抗する理想的な補強構造を有し
ていると考えられ,その補強構造は縦走する犬歯の補強構造と
頰骨の補強構造ならびに翼状突起の補強構造からなる。
縦走する犬歯と頰骨の補強構造は眼窩上縁と下縁で水平位に
連結され,補強構造部を連結させている水平位の
各部の緻密骨の骨層板と骨層板を構築している線維性基質は
咀嚼圧の伝達路に一致して排列している。
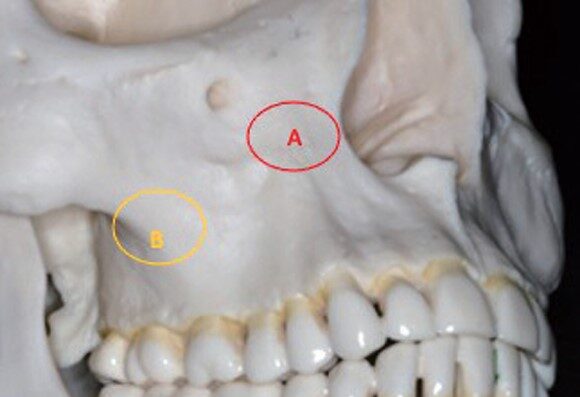
A 犬歯の補強構造
B 頬骨の補強構造、大臼歯の咀嚼圧の伝達路
応力勾配は両眼窩の中央付近に収束し,篩骨鶏冠を
運動学的中心と考えたモンソン球面説に近似することは興味深い.
モンソン球面説はバランスドオクルージョンの理論的背景の
一つを成した仮説で、下顎運動理論として科学性に欠けるとして
後世の研究者により否定されたが,歯列および歯の長軸方向から
下顎運動と頭蓋の関係を力学的・三次元的に捉えたモンソンの
彗眼が評価されていることは,現在でも一部咬合器に
その理論が応用されていることからもわかる。
相当応力は顔面骨格の前面観に分布し,荷重は歯を介して
上下顎骨および顔面頭蓋の前方に広く波及する.
また,応力勾配は頰骨弓,鼻腔側壁など歯槽部から離れた部位に
集中域を認め,両眼窩の中央付近に収束する。
平均相当応力(MPa)は大臼歯部で高値を示し、
第一大臼歯に最も強い反力が生じる。
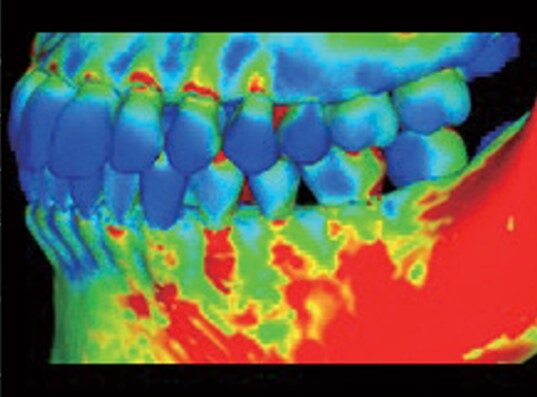
下顎の変形は,下顎骨体が外側に膨らみ関節部が内方に
傾くように変形し,膨張のピークはオトガイ孔より
後方にあることが推察される。
欠損に伴い残存歯の相当応力平均値,とくに最遠心臼歯部
の応力平均値は高値を示し,欠損歯直上の上顎骨側面の応力が
小さくなり,鼻腔周囲,両眼窩中央を中心とした顔面頭蓋前面の
応力が大きくなる.また下顎頭の反力が大きくなっていることから
臼歯部支持の減少に伴い顎関節部を含む周囲骨組織の負担は大きくなる。
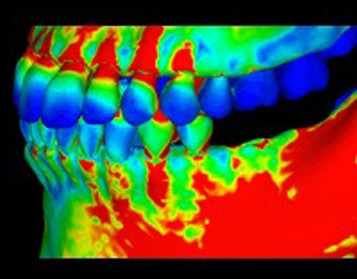
骨代謝のスイッチであるメカニカルストレスは,顎顔面領域においては
咀嚼をはじめとする咬合力に他ならない.近年,咀嚼と認知症発症の
関係など口腔機能と健康長寿が深く関連していることが少しずつ
明らかになってきている。
力は歯根を介して顎骨に伝達され広く顔面頭蓋に伝搬・分布する。
咀嚼により発生するメカニカルストレスが形態学的な顎顔面骨の
維持だけではなく,骨代謝を介して脳の活性や恒常性の維持に
関与している可能性が十分あり得る。
正常咬合においては,応力は顔面頭蓋前面に広く分布し,
咬合力は歯を介して上下顎骨および顔面頭蓋の前方に波及し,
歯槽部から離れた部位に応力の集中域を認める。
また,両眼窩の中央付近に収束する水平成分が多く認められ
解剖学的な顔面頭蓋の補強構造と一致する。
歯の健康、美しさを保つには、
定期的なクリーニングがとても大切です
ぜひタニダ歯科クリニックで定期健診を。
ご来院お待ちしております。
治療後も油断禁物!つめもの・かぶせものの寿命
2024/11/05

こんにちは。院長の谷田です。
今年の11月7日は暦の上で
冬の始まりを告げる立冬です。
来る寒さに備えて、冬支度を始める方も
多いのではないでしょうか。
暖房器具や冬物の衣類は
早めに手入れを済ませて準備しておきたいですね。
さて、お口においても日ごろの手入れが欠かせませんが、
実は、治療した後のつめものやかぶせものも、
その後のセルフケアやチェックが大切です。
そこで今回は、
治療後のつめものやかぶせものの注意点について
お話ししていきます。
◆一生モノじゃない!?
つめものやかぶせものの寿命
歯科で治療を受けて、
つめものやかぶせものが入ると
「これで一安心」
と思う方も多いのではないでしょうか。
しかし、この時点では歯の不安を
完全に払拭することはできません。
これらの修復物には寿命があり、
ある調査では金属のつめもので5.4年、
かぶせもので7.1年、ブリッジで8年が
それぞれの平均使用年数といわれています。

では、なぜつめものやかぶせものは
”一生モノ”ではないのでしょうか。
それは、治療後もお口の中は
環境や状態が常に変化し、
過酷な環境にさらされているからです。
このような環境下において、
治療した部位が同じ状態を長く保ち続けるのは
非常に困難なのです。
◆つめもの・かぶせものの寿命を縮める
危険な因子
つめものやかぶせものの寿命は、お口の中の
さまざまな要因によって左右されます。
たとえば、無意識での歯ぎしりや
食いしばりのくせがある人は、
つめものやかぶせものに非常に強い力が加わり、
やがて割れたり欠けたりするおそれがあります。
また、かみ合わせの変化も
つめものやかぶせものが取れたり
外れたりする要因となり得ます。
これは、治療時点では歯にフィットしていても、
年月とともにかみ合わせのバランスが変わることで
余計な負担がかかるためです。
このように、同じような状況下で入れた
つめもの・かぶせものでも、
個々のお口の状態や習慣などによって、
その寿命が大きく変わってくるのです。
◆見逃されがちな「二次むし歯」に要注意!
つめものやかぶせものの寿命に
影響を与える要因で、もうひとつ忘れてはいけないのが
「二次むし歯」です。
これは一度治療した部位に再度発生するむし歯で、
つめものやかぶせものの装着後であっても、
やがて劣化により生まれたすき間に菌が入り込み、
再び歯を溶かしていきます。
二次むし歯は
自覚症状がないまま進行することが多く、
レントゲンをとって初めてその存在に
気づくことも少なくありません。

そして、二次むし歯が進行すると、
つめものやかぶせものの適合性が悪くなり、
やがて外れてしまうおそれがあるのです。
そのため、定期的なチェックによる
早期発見が重要となります。
◆長持ちの秘訣はプロのチェック
つめものやかぶせものを長持ちさせるためには
毎日のセルフケアにくわえ、
定期的な歯科受診が欠かせません。

繰り返す治療に悩まされないためにも、
治療後も定期的な受診を継続して、
お口のトラブルを未然に防ぎましょう!
タニダ歯科医院
〒669-1133 兵庫県西宮市東山台1-10-5
TEL:0797-61-2000
URL:https://www.tanidashika.jp/
Googleマップ:https://g.page/r/CUn1zmeIAnWtEAE
歯周病が全身に及ぼす影響
2024/10/31
こんにちは。歯科医師の柏谷です。
前回は歯周病ついて書かせていただきました。
今回は歯周病と全身疾患の関係性について書かせていただきます。
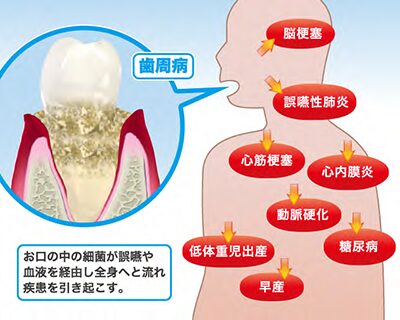
歯周病と心臓疾患・脳血管疾患
歯周病の原因となるのは、歯垢(プラーク)と呼ばれる細菌です。
歯垢は、歯磨きが不十分な部分に付着する
ネバネバした黄白色の粘着物です。
歯周病の炎症によって出てくる毒性物質が
歯茎の血管から全身に入り、
心臓疾患や脳血管疾患の病気を引き起こしたり
悪化させる原因となります。
動脈硬化は、不適切な食生活や運動不足、
ストレスなどの生活習慣が要因とされていましたが、
別の原因として歯周病原因菌などの細菌感染も
関連があるとされています。
歯周病原因菌などの刺激により動脈硬化を
誘導する物質が出て血管内にプラークができ
血液の通り道は細くなります。
プラークが剥がれて血の塊が出来ると、
その場で血管が詰まったり血管の細いところで詰まります。
脳の血管のプラークが 詰まったり、
頸動脈や心臓から血の塊やプラークが飛んで来て
脳血管が詰まります。
歯周病の人はそうでない人の2.8倍
脳梗塞になり易いと言われています。
歯周病と糖尿病
歯周病は以前から、糖尿病の合併症の一つと言われてきました。
歯周病の人は糖尿病になりやすく、
糖尿病の人は歯周病になりやすいという相互の関係になっています。
妊娠性歯肉炎
妊娠すると歯肉炎にかかりやすくなるといわれています。
これには女性ホルモンが大きく関わってくるといわれており、
特にエストロゲンという女性ホルモンがある
特定の歯周病原細菌の増殖を促すことと言われてます。
これらのホルモンは妊娠終期には
月経時の10~30倍になるといわれており、
このため妊娠中期から後期にかけて
妊娠性歯肉炎が起こりやすくなるのです。
低体重児出産
妊娠している女性が歯周病になっている場合、
低体重児および早産の危険度が高くなることが言われています。
歯周病細菌が血中に入り、胎盤を通して
胎児に直接感染するのではないかといわれています。
その危険率は実に7倍にものぼるといわれ、
タバコやアルコール、高齢出産などより高い数字です。
誤嚥性肺炎
誤嚥性肺炎とは、食べ物や異物を誤って
気管や肺に飲み込んでしまう発症する肺炎です。
肺や気管は、咳をすることで
異物が入らないように守ることができます。
しかし、高齢になるとこれらの機能が衰えるため、
食べ物などと一緒にお口の中の細菌を飲み込み、
その際むせたりすると細菌が気管から肺の中へ入ることがあります。
誤嚥性肺炎の原因となる細菌の多くは、
歯周病菌であると言われており、
誤嚥性肺炎の予防には歯周病のコントロールが重要になります。

