健康管理について-タニダ歯科医院|西宮・宝塚・三田の歯医者
西宮市の「タニダ歯科医院」がお送りするブログです。
健康管理について
更新日: 2025/12/06
掲載日: 2025/11/27
こんにちは。歯科医師の井畑です。
皆様は普段よりお口のみならず全身の健康管理に気をつけて、
生活なさっているでしょうか。 今回は健康管理についてお話します。
健康管理とは「疾病を予防し、健康を保持・増進するという目的を 達成するための1つのプロセス」であり、
それには疾病がないときの健康の保持・増進と、 疾病発症後の健康破綻からの回復という2つの側面があります。
・セルフケアとプロフェッショナルケア 自らの健康を個々人が守る(セルフケア)事ができれば
それに越したことはありませんが、個人の努力だけでは困難な場合も多く、
自身が居住する自治体や地域集団の手助けも必要であり
ヘルスプロモーション(健康増進)という考え方もあります。
この過程においては専門的立場からの支援(プロフェッショナルケア)が欠かせません。
・地域での生涯を通じた健康管理
1.健康の自己管理(セルフケア、セルフコントロール)
2.家庭における健康管理(家族による生活環境のコントロール)
3.集団の健康管理
(学校保健活動、母子保健教室等、学童・生徒の健康の把握、
定期健康診断等成人病検診または職場での定期健康診断等、 老人の健康づくり等)
・健康管理の専門職 医療がかつての治療のみに偏っていた時代ではなく、
予防的なものからリハビリテーション、福祉までを含む 包括的なものへと移ってきており、
そのために様々な保健医療関係の専門家が 一定の専門的教育や訓練を受け、
それぞれの免許、身分を社会的に与えられ、 一定の保健医療制度のもとで包括的な健康管理を行うようになりました。
また社会的にハンディをもつ障がい者や高齢者にも注目するようになり、 福祉関連職種との連携も大切になってきました。
・健康教育と健康相談 健康教育とは、個人と集団が健康を保持・増進し、
あるいは回復することを学び、 健康に対する価値意識を高めていく過程です。
それには健康な生活が営まれるように様々な健康に関する知識を与え、 問題に着目させ、
健康を指向して行動するように働きかけることであり、 健康管理活動の主要な一分野となります。
すなわち健康教育とは人々の知識、態度、行動に対する働きかけであると同時に、
健康教育は人間教育であるとも言えるでしょう。
そして健康相談では、健康に関する不安や疑問などについて助言・指導し、 それを解決することを目的としています。
文字にすると「健康でいること」が大変なことに感じられるかもしれませんが、
大切なのはいかに疾病を予防し生活するか。
気になる事は健康診断の受診はもちろん、健康相談や知識を増やすために講演等にも興味を持つ。
病が起これば適切に対応する。これらが基本的な健康に対する営みです。
気になる事を放置せず積極的な健康行動を起こしてみましょう。

歯を守るための力のコントロール ㉒
掲載日: 2025/11/20
歯を守るための力のコントロール ㉒
こんにちは、歯科医師の武田です。
「歯を守るための力のコントロール」について数回にわけて
お話しさせていただいております。
どうぞよろしくお願いします。
◆ 動揺歯に対する固定と咬合調整
歯の動揺は臨床で頻繁にみられる所見であり、不快感や咀嚼機能の障害を
引き起こす要因となる。その主な原因は、歯周炎に伴う歯槽骨吸収や
咬合性外傷、あるいは両者の併存である。
動揺歯の予後が悪いという結果は、臨床的な印象と一致しているが、
動揺歯の多くはアタッチメントロスを伴っており、
動揺そのものが予後に影響するとは言い難い。
純粋に「動揺」そのものが予後に与える影響を明らかにするための
唯一の方法は、動揺歯を固定した場合と固定しなかった場合の比較と考えられる。
そこで長期的な固定の影響について,Graetzらは、重度歯周病患者に対し
固定を行った歯と、同程度に疾患の進行した非固定歯を比較し、
予後を後ろ向きに調査した。年齢、PPD、骨吸収量、咬合接触の有無などの
因子を調整した多変量Cox回帰分析の結果、固定処置そのものは
歯の喪失のリスクを有意に変化させないことが示された。
一方で,固定の維持には年間平均0.4回の修理が必要であり、
特に下顎前歯や咬合支持のない症例では修理頻度が高い。
これらの結果から固定は,動揺歯の保存に一定の有効性を持つものの、
動揺の改善や歯周組織の回復、歯の保存において決定的な役割を果たす
ものではないことが示された。
したがって、歯の固定は歯の動揺による咀嚼障害や不快感の軽減を目的とした
補助的治療法として位置付けられ、適応に際しては症例ごとに慎重に判断する
必要がある。
近年のヨーロッパ歯周病連盟によるS3ガイドラインにおいては、
「歯列が保存されている場合、進行したアタッチメントロスによる歯の動揺が
増加しているStage IV の歯周炎患者において、動揺歯に対する固定が
どの程度有効であるか?」というクリニカルクエスションに対して、
固定の効果に関してエビデンスの質は低く、Gradeは0であった。
Grade 0は、特に推奨がないという意味であるが、個別の症例に対しては
臨床的判断に基づいて考慮しても良い、という位置付けとなっている。
例えば、長期的な固定は患者の快適性向上を目的として考慮されうると
されている。歯の挺出、唇側転位、傾斜、空隙形成などの歯列異常が認められ
重度の歯周組織の喪失に起因する咬合崩壊や咀嚼機能障害が観察され、
単独の歯周治療だけでは機能回復や予後の安定化は困難である場合は、
スプリントや咬合調整、場合によっては,矯正治療や補綴治療を含めた
学際的アプローチが必要とされる。
◆ 外傷性咬合力と歯周炎
外傷性咬合力が歯周炎の重症度と関連する可能性が報告されているものの、
歯周炎の進行を加速させる因果関係は明確に示されていない。
外傷性咬合力は一部の症例において歯周組織に影響を与える可能性はある
ものの、ヒトにおける歯周炎の進行や付着喪失との直接的な因果関係は
支持されていない。時々「力のコントロール」という言葉が
プラークコントロールと並列され、
「歯周治療はプラークコントロールと力のコントロールの両輪により成り立つ」
なる言説を見かけるが、学術的な観点からこれは正しい表現ではない。
まず歯周治療における「力のコントロール」という言葉自体は国際的な専門用語
としては存在しない。咬合治療は全ての患者にルーティンに行われるものではなく、
的確な診断に基づいて選択的に行われるべきものであり、
あたかも全ての歯周炎患者に咬合治療が必要であるかのような考えは間違いである。
歯周病学的な観点から歯の動揺は主に「歯槽骨の吸収によるもの」と
「外傷によるもの」に分けられる。基本的には歯槽骨の吸収による動揺に対しては
固定が適用されるが、これはあくまで機能的な理由などによる対症療法であり、
歯周治療の効果に影響するものではない。
また咬合性外傷による歯の動揺で特に問題視すべきは「進行性の動揺」であり、
他の所見と組み合わせて臨床的な診断に基づいた咬合治療を行うべきで、
ルーティンに行うものではない。
したがって歯の動揺そのものは何らかの原因による結果であり、
進行性でない限りは、それ自体が病的な状態や歯の喪失のリスクではない。
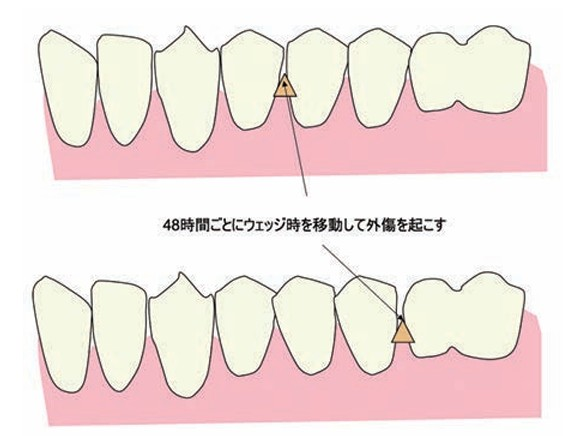
図 48時間おきにウェッジを入れ替え繰り返しの外傷を
加える実験でも歯周炎の進行に影響しなかった。
◆ 持続的な咬合性ストレスとなるTCH;上下歯列接触癖
通常の咀嚼、嚥下、会話で上下の歯の接触時間は積算して
1日平均17.5分であると報告されている。
歯の接触は生理的接触以外にストレスや重たい物を持つ時などの
環境変化に対して歯の接触を生じる。
このような歯の非生理的接触が繰り返され、
癖として常態化したものがTCHである。
このTCHでは強いかみしめではなく軽い接触を長時間持続することが多く、
弱い力が持続的に作用していても当初その疲労感に気が付くことがなく、
長時間作用した負荷が加わることになり、クレンチングよりも
顎口腔系への負荷量は多くなる可能性があると考えられている。
顎関節症患者のTCH保有割合は2003年時に80%程度と高い割合となっている。
「水滴石穿(すいてきせきせん)」
という言葉は小さい力でも積み重なれば強大になることのたとえで、
一滴の水が石に加える力はごくわずかであっても、
繰り返し加えられるわずかな「力」が長期的には岩に穴を開ける程の外傷力として
作用している。小さな外傷力でも,長期的に繰り返し加わることで歯周組織を
外傷的に損傷させ得ると考える蓋然性は高い。
そして,良好な口腔内環境を長期的に保つためには、
常に客観的な眼で診る炎症と咬合のコントロールを意識したメインテナンスを
行っていくことが重要であると考えております。
歯の健康、美しさを保つには、
定期的なクリーニングがとても大切です
ぜひタニダ歯科クリニックで定期健診を。
ご来院お待ちしております。
歯周病について
掲載日: 2025/11/13
こんにちは。歯科医師の柏谷です。今回は歯周病について書いていきます。
歯周病は大人の90%が罹患していると言われています。そもそも歯周病とはどういったものなのか書いていきます。
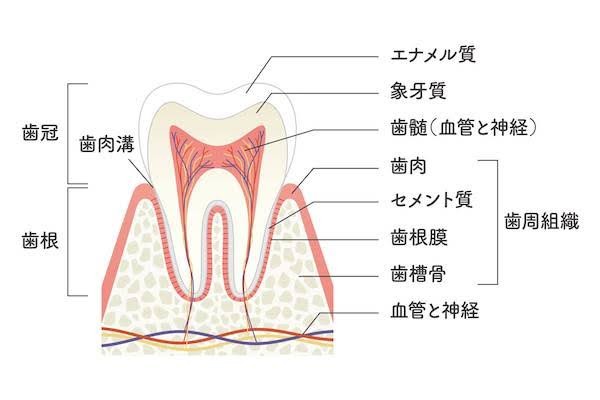
歯周病とは漢字の通り歯の周りの病気です。
歯の周りというのは歯茎、歯を支える骨、歯根膜、セメント質のことを指します。
これらがプラーク(汚れ)によって引き起こされることによって起こる病気です。
口の中には体の中で1番多くの細菌がいます。この細菌は普段悪いことはしませんが、
歯磨きが十分でなかったり、糖質を過剰に摂ると細菌がネバネバした物質を作り出し歯の表面にくっつきます。
これがプラークです。プラークがどんどん溜まると集まって膜を張ります。
いわゆるバイオフィルムというものです。
わかりやすくいうと銭湯の入り口のところがヌメヌメしたものと一緒です。
それも放っておくと硬くなり、歯石といわれるものになります。全て細菌の集まりです。
この細菌は始め歯茎から悪いことをします。歯肉炎という状態です。
歯茎が真っ赤になったり歯磨き中に出血したりします。歯肉炎という状態を放っておくと歯周病になります。
歯周病は歯茎が赤紫色になります。歯茎から出血したり膿が出ます。歯茎がなくなり歯が長く見えたりします
。歯が揺れて腫れたり痛みが出ます。歯周病の治療法について説明します。
歯周病の原因のプラークをなくすことです。そのためには日頃の歯磨きが最も重要です。
毎食後歯磨きを行い、フロスをきちんとすることが1番大切です。
それでも自分では汚れを取りきれないところがあります。
そこで3ヶ月に1度でいいのでタニダ歯科でクリーニングにいくことが大切です。
次回は歯科医院での歯周病治療や全身との関係性について書いていきたいと思います。