タニダ歯科医院について
西宮市の「タニダ歯科医院」がお送りするブログです。
唾液と食事
2025/05/29
こんにちは。歯科医師の井畑です。
食事をするときに出てくる唾液について
どうして出てくるのか考えた事はあるでしょうか。
唾液は食事や虫歯予防に重要な役割を果たしています。
今回は唾液についてお話しさせていただければと思います。
だ液は通常、健康な成人で
1日に1.0~1.5リットル分泌されています。
唾液は普段は意識して過ごす事はないと思いますが、
実はすごく大事な消化液であり潤滑液なんです。
しっかり噛むことで食べやすくなるのは、
食べ物がすりつぶされてやわらかくなるからですが、
ここで重要な役割をするのが唾液です。
唾液によってやわらかくなった食物は嚥下しやすく、
またその後の器官での消化の手助けにもなります。
また、他にも
・粘膜の保護
・自浄、殺菌作用
・歯を再生させる(再石灰化)
など、多くの役割を担っています。
つまり、たくさんの唾液でお口の中が潤っていることは、
食べ物の消化を助けるだけでなく、
むし歯や歯周病のリスクから
身を守ることになります。
一般に高齢や、口呼吸、ストレス、脱水で
分泌量が減少していくと言われています。
パンやせんべい、芋類など、パサつくものが食べにくいと感じるようになると、
唾液分泌量が減少している可能性があります。
食べ物を噛むときに口の中の唾液が少ないと、食べ物がまとまりにくく、
噛み砕いたものを飲み込みやすい状態にまとめることができません。
また、食べ物の味わいにも影響します。
まとまっていないパサパサしたものは食べづらく、
誤って気管に入ってしまうと窒息の原因になることもあります。
そこでしっかり噛むことで口腔筋が刺激されて、耳下腺や顎下腺、
舌下腺といった大唾液腺から唾液が流出されます。
奥歯でしっかり噛めてないと、
思うように唾液腺が刺激されず唾液の流出量が減少します。
また、基礎疾患で服用している薬の副作用の中に唾液減少を来たすものがあり、
薬の副作用による口腔乾燥についてはかかりつけ医や薬剤師に相談することで、
薬を変更してもらえるかもしれませんので、
心当たりのある方は一度相談してみると良いかもしれません。
唾液の分泌を促したり予防する方法として挙げられるのは
・しっかりと噛んで、唾液の分泌を促すこと
・歯ブラシなどによる丁寧な口腔ケアや、
・こまめな水分補給
などの毎日のセルフケアがとても大事になってきます。

どんな些細な事でも継続して続けることで、
将来の歯や口の健康につながります。無理せず続けていくところから始めてみるのがいいとおもいます。
診療チェアを増設しました
2025/05/22
こんにちは。院長の谷田です。
清々しい青空が広がる心地良い季節になりました。
こうした時期こそ、お口の中もすっきり爽やかにして気持ちよく過ごしたいですね。
歯科では、普段のセルフケアでは取り除けない汚れや歯石もしっかり除去できます。
ぜひお気軽にご来院いただき、お口も心も晴れやかにお過ごしください。
さて、すでにお気づきの方もいらっしゃるかもしれませんが、少しでも皆さんの利便性を高めたいと、診療スペースに16番チェアと17番チェアを増設しました。

当院は各診療スペースを完全個室・半個室にし、プライバシーに配慮した診療を実施しています。
また、チェアだけでなく他にも最新の設備を備え、健康保険でもワンランク上の治療を念頭に、診療に当たっております。
地域の皆様のお口の環境を守るためにも、今後もより通いやすく、快適にお過ごし頂けるよう努めて参ります。
お口のお困りごとはお気軽にご相談ください。
今後もタニダ歯科医院をどうぞよろしくお願いいたします。
【医院からのお知らせ】
1日を通して昼休み無しで診療しています。
タニダ歯科医院
〒669-1133 兵庫県西宮市東山台1-10-5
TEL:0797-61-2000
URL:https://www.tanidashika.jp/
Googleマップ:https://g.page/r/CUn1zmeIAnWtEAE
歯を守るための力のコントロール ⑳
2025/05/22
こんにちは、歯科医師の武田です。
「歯を守るための力のコントロール」について数回にわけて
お話しさせていただいております。
どうぞよろしくお願いします。
◆ 「力」と「骨」を考察する
歯科治療を成功に導き、かつ生物学的・機械的不具合の発生を予防するためには
治療計画立案からメインテナンスに至るまで、「感染」と「力」の制御を考慮する
ことが重要である。生体はさまざまな物理的刺激(メカニカルストレス)に
さらされていると同時に、その「力」をみずからの増殖や分化、形態形成、
機能発現に利用しており、全ての細胞・組織・器官における生命活動は
物理的な環境によって制御されている。顎口腔系では、機能時に顎口腔系の
諸筋群を力源とする力は歯列上の咬合力および顎関節荷重として発現する。
閉口筋群により生じる咬合力は、歯の咬合面を介して歯根から下顎骨に
伝達される。過度な咬合力の場合には、歯の動揺や下顎骨の吸収を引き起こす、
下顎隆起は、咬合力に対して歯の植立位置や下顎骨を維持するための
生体防御反応のひとつであり、過度なブラキシズム患者に多く認められる
外骨症は、上下顎骨を問わず、歯槽骨の頬舌側面のどの部位にも発生する。
咬合力が一定の場合、咬合接触面積が広いほど歯の咬合面を介して下顎骨
に伝達される力は大きくなる。また咬合接触面積が広くなる原因は、
歯の咬合面が摩耗、咬耗した結果であり、臨床的にはブラキシズムにより
咬合接触面積が増加し、その結果下顎骨に伝達される咬合力が増大する。
このような力による骨変化を考慮するうえでは骨リモデリングを理解する
ことが重要で、骨リモデリングとは、荷重負荷に応じた骨芽細胞による
骨形成と破骨細胞による骨吸収の連関により骨のホメオスタシス維持を図る
生体の制御システムであり、生体の骨は生涯を通じ、このリモデリングにより
形態・機能の適応を図る。
骨は「力」に応答性を示す。身近な例として、スポーツ選手では利き腕(足)
における特定な部位の骨が有意に太い・長い、または骨密度が有意に高くなる。
骨が「力」に応答することは骨構造、細胞反応、分子・遺伝子レベルで次々と
明らかにされており、その中でも骨細胞がメカノセンサーとして極めて
重要な役割を果たし、荷重応答性に種々のシグナル伝達を発動して
骨芽細胞や破骨細胞を中心とした多くの細胞を制御することにより、
荷重応答性の骨量と骨密度の増大・減少に関与する。
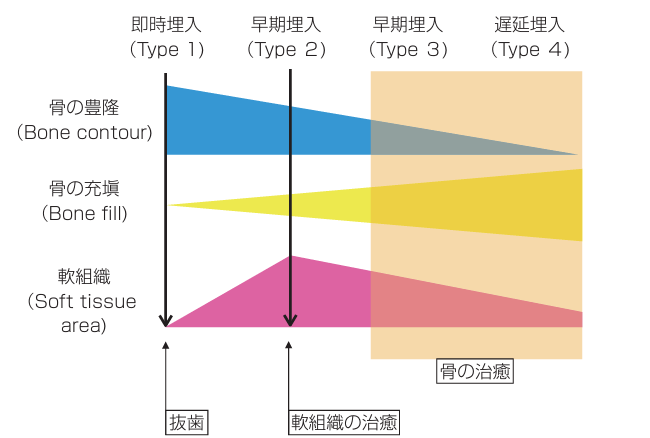
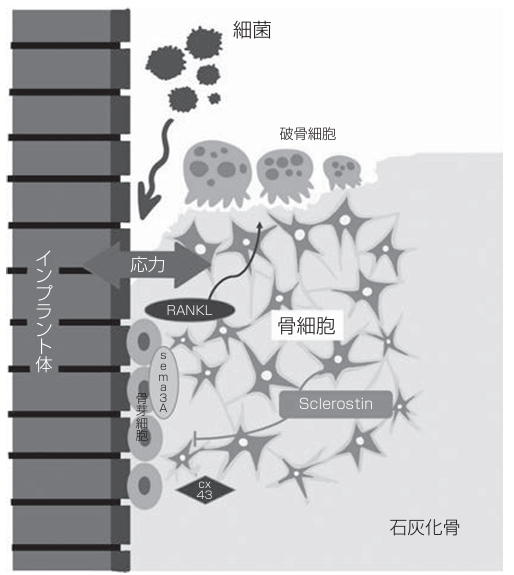
◆ 「力」とインプラント周囲の骨質の変化
インプラント治療は外科的治療や骨結合などの期間が長く、近年では、
患者の高齢化や全身疾患の問題などもあり、患者と術者の両者で
早期荷重への社会的ニーズが高まっている。
近年の基礎研究によれば骨芽細胞前駆細胞、骨芽細胞ならびに破骨細胞
といった骨形成や骨吸収に大きく関与する細胞群の特徴が長管骨と顎骨の
間で全く異なっていることが証明され、このことは、日常臨床における
インプラント周囲で起こる現象を裏付けていると考えられる。
ラットを用いた実験でも、規則的な繰り返し荷重はインプラント周囲の
骨密度を有意に増大させ、また骨質を詳細に解析すると、
規則的な繰り返し荷重はインプラント周囲の骨細胞数、骨芽細胞数
Semaphorin3A発現、タイプⅠとⅢのコラーゲン産生を有意に
増大させるとともに、スレッド内部におけるコラーゲンの優位配向方向を、
よりスレッドに沿うように変化させていた。
また、インプラント埋入モデルラットを改変し、
インプラント埋入1週間後から2週間荷重を付与する実験では、
早期荷重(インプラント埋入1週間後)は骨密度を変化させないが、
インプラント周囲の骨面積率をスレッド内外部ともに有意に増大させ、
早期荷重はスレッド内外部の有意な骨芽細胞増大と有意な破骨細胞減少に
加え、荷重応答性分子であるSclerostin陽性細胞を有意に減少させ、
さらにはSemaphorin3Aとその受容体Neuropirin-1の両者の発現を有意に
増大させており、それぞれの評価パラメーターで早期荷重と通常荷重を
比較すると、ほとんどの評価パラメーターで早期荷重の効果が
有意に大きい結果がでている。
また早期荷重ではコラーゲンⅠとⅢの有意な産生増大が起こっており、
早期荷重の方が通常荷重と比較して、スレッド内部のコラーゲン配向性は、
よりスレッドに沿って配列し、スレッド外部のコラーゲン配向性は、
より荷重抵抗性に配列する結果がでている。
早期荷重による骨質制御機構には、Semaphorin3A―Neuropirin-1による
シグナル伝達経路が関与する可能性が推測されている。
歯の健康、美しさを保つには、
定期的なクリーニングがとても大切です
ぜひタニダ歯科クリニックで定期健診を。
ご来院お待ちしております。
虫歯の治療について
2025/05/15
こんにちは。タニダ歯科医院の柏谷です。
前回虫歯の治療の続きについて書いていきます。
C1といわれる小さい虫歯にはコンポジットレジン(CR)という歯科用のプラスチックが使用されます。
コンポジットレジンの長所としては、治療が少ない、見た目がきれいなどがあります。
逆に短所としてはプラスチックなので、欠けやすい、
期間が経つと劣化してきて合わなくなったり、色が黒くなってきます。

もう少し進行した虫歯(冷たいものがしみる)いわゆるC2は先程のコンポジットレジンや
インレーという詰め物が使用されます。インレーとは虫歯を削った後歯の内部に詰めるものです。
インレーにはまず大きく分けると3種類あります。1つ目は金属の詰め物です。
長所としては耐久性や強度が高いです。長持ちしやすいです。
逆に短所としては型取りをしますので複数回の通院が必要であること、色が金属なので悪いです。
2つ目はCAD/CAMインレーという詰め物です。
これはコンポジットレジンとセラミックのハイブリッドの詰め物です。
長所としては色が歯の色と合わせられるので自然に近いものになります。他の人が見ても気づかない場合が多いです。
短所としては耐久性や強度が低いです。3つ目は自費用のインレーです。
ほとんどの場合はジルコニアが素材のものが使用されます。
ジルコニアの長所としては耐久性や強度が高い、色がすごく良いこどかあります。
短所としては、自費になるのでお金がかかってしまうとのことです。
もっと進行した虫歯(ズキズキ痛い、熱いものや冷たいものがしみる)いわゆるC3と言われる
虫歯は神経を取る治療になります。神経をとった歯は、脆いので最終的に被せものになります。
被せものにも3種類あります。1つ目は銀歯と言われる金属の被せものです。
2つ目はCAD/CAM冠といわれる白い被せものです。3つ目は自費の被せものです。
これらは上に書いているインレーのところと特徴は同じです。
次に進行した虫歯(虫歯で歯が欠けて根っこしかない)いわゆるC4といわれる歯は抜歯になります。
抜歯した後は3種類から治療になります。1つ目はブリッジです。2つ目は義歯(入れ歯)です。
3つ目はインプラントです。これらについては次回書いていこうと思います。
虫歯になって治療方法はたくさん種類があります。
タニダ歯科ではきちんと説明しますので先生と相談されてどの治療方法がいいか決められてください。
そして虫歯にならないのが1番です。虫歯にならないように予防に来てもらうのが良いかと思います。





